El Hospital de A Coruña es el primero del país con un laboratorio de Microbiología totalmente automatizado. Cada año, procesa más de medio millón de muestras para diagnosticar toda la patología infecciosa del área sanitaria
22 feb 2026 . Actualizado a las 05:00 h.Por tener, tiene hasta semáforos sonoros, que se encienden y suenan ante cualquier incidente, y no le falta «ni ascensor», como le llama Lucía Mareque a la miniplataforma que eleva las muestras en una especie de cadena de montaje que recorre las instalaciones y que ella maneja con suma destreza. Se trata del último ingenio en mecanización computacional y, Lucía es una de las profesionales que alimenta la máquina más avanzada en lo que a analítica infecciosa se refiere. Es el laboratorio de Microbiología del Complexo Hospitalario Universitario A Coruña (Chuac), «el único TLA (Total Laboratory Automation) de toda España, totalmente automatizado», confirma Germán Bou, jefe del servicio. Está operativo casi al 100 %, apenas pendiente de engrasar la integración de la inteligencia artificial para aplicarla a la interpretación de los medios de cultivo, mecanizar y acelerar todavía más el funcionamiento robotizado del proceso del que dependen los resultados de salud de más de medio millón de muestras, y por tanto pacientes, al año.
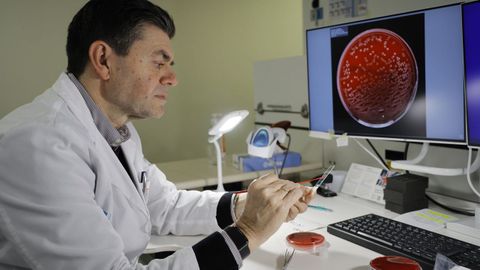
«Es un sistema muy complejo de tecnología innovadora que nos permite procesar un número elevado de material biológico, incubar, obtener imágenes, digitalizar las placas, guardarlas y consultarlas en cualquier momento, por lo que se acortan tiempos de respuesta; y hay mayor trazabilidad, menos errores y una mejora sustancial de los flujos de trabajo», resume el especialista sobre la relevancia que tiene la precisión y la rapidez cuando «el diagnóstico de toda la patología infecciosa del área sanitaria pasa por nuestras manos, se hace aquí», insiste.
Para su puesta en marcha se han invertido 2,5 millones de euros del Innova Microlab, el único proyecto de innovación en microbiología que logró financiación comunitaria _un total de 5,7 millones_ dentro del programa operativo plurirregional de España (POPE)
«Trabajamos sobre imágenes en vez de sobre placas físicas y en cualquier momento del proceso, sin tener que abrir nada, mirando al ordenador», dice, ya que del trabajo técnico manual se ocupa ahora la tecnología. Es la máquina la que realiza los procesos preanalíticos, analíticos e incluso posanalíticos mediante la robótica, las citas transportadoras y el software, que minimizan la intervención humana. Clasifica, lee los códigos de barras de cada muestra, centrifuga si es necesario, destapa, realiza el alicuotado, siembra, cultiva en la incubadora adecuada y a la temperatura y condiciones atmosféricas precisas, obtiene las fotografías de cómo va el crecimiento de los patógenos en el momento o momentos del proceso que se le indica, almacena…. e incluso descarta aquellas muestras negativas. Sería posible incuso que el médico pudiese observar el crecimiento del cultivo de cualquier paciente «con toda comodidad y desde casa, es la telebacteriología», agrega Bou sin ocultar su satisfacción por la mejora que supone.

El propio artilugio se ocupa de separar cada muestra mediante un sistema de imanes de titanio, cierra la placa —«cada tubo e cada placa co seu código numérico para que non haxa erros», apunta Mareque— y la dirige hacia una de las tres incubadoras instaladas. «Podemos procesar más de 5.000 muestras a un tiempo, porque cada una puede albergar 1.700 placas, dos son de oxígeno y una de CO2», explica entusiasmado por el logro de que «descarta automáticamente las que no tienen nada y del resto nos dice qué es lo que hay y cuánto hay». Para hacerlo todavía más sencillo y rápido, trabajan en introducir un sistema de clasificación inteligente por colores, de modo que de un vistazo puedan reconocer la gravedad. «Para mí, esto es un sueño», resume.
La media mínima para obtener un crecimiento bacteriano se sitúa entre las 12 y 18 horas, pero con la ventaja de que el equipo va aportando fotografías de crecimiento «a las horas que tú le digas» para realizar un seguimiento y conocer la velocidad de replicación sin alterar, además, su medio al no modificar su atmósfera con aperturas, como se hacía antes, para comprobar cómo evoluciona. «La infección del tracto urinario más común, la E. Coli, crece rápidamente, si a las 24 horas la foto dice que no hay nada, la descarta, recortamos tiempos porque no hay que abrir para mirar, y además la incubación es homogénea a una temperatura invariable, conseguimos un crecimiento más rápido», explica.
De este modo «entre uno y dos días tenemos resultados en la mayor parte de los casos, se acortan horas de diagnóstico y por tanto tratamiento, ganamos en seguridad para el personal y para el paciente, y en comodidad» . Los resultados además se conectan directamente con la historia clínica del enfermo.
«Hay centenares de bacterias, de distintos géneros y especies, y esto te permite identificar colonias», agrega Bou de unas ventajas que Carlos Martínez, otro de los técnicos enfrascados en encontrar en los microscópicos patógenos la causa de la enfermedad, resume: «Es otro mundo». Cierto es, agrega, que el volumen de trabajo hace 20 años nada tenía que ver con el actual, pero «antes había que hacerlo a mano, era mucho más tedioso, y el resultado era en un 60-70 %, con esto no, es el 100 %, con el género y todo», dice sobre la precisión de conocer nombre y apellidos de cada bicho.

Pruebas plusmarca para casos graves: «En una hora descartamos 30 patógenos»
Para montar el laboratorio automatizado, unificaron en el edificio central del Chuac, donde antes estaba análisis clínicos, la Microbiología, antes repartida también en el Hospital Teresa Herrera. Ahora, allí solo han dejado la virología. Cuentan con soporte técnico las 24 horas y además de vigilar todo cuanto bicho infecta, «no solo detectamos, sino que tenemos el perfil de resistencias», relevante ante esas bacterias amenazantes que no responden a los antibióticos.
Pueden también hacer la secuenciación genómica, observan la similitud de casos que surgen a un tiempo, secuencian si son la misma cepa, comprueban interacciones y, en definitiva, descubren posibles brotes. La vigilancia en este sentido del área sanitaria, que realizan con el servicio de Medicina Preventiva, comprende todos los patógenos que marca la OMS, con su perfil de riesgo y agresividad mediante el análisis de la carga de virulencia. «Eso es lo que hacíamos con el covid», apunta Bou, quien advierte que, al margen del control biológico de los pacientes, también se encargan de los controles ambientales, de los quirófanos y de todo el material que entra en el cuerpo, como los endoscopios, por ejemplo.
Cada patógeno se toma su tiempo para dar la cara y suponer un problema. Por ejemplo, un hongo Aspergillus en quirófano puede demorarse dos o tres días. Las bacterias suelen florecer antes. «En la orina, en 48 días se descarta lo más común, otros tardan 4-5 días y hay hongos que tardan 10-15 días, o incluso un mes. La tuberculosis a veces los tenemos hasta dos meses para ver su evolución, aunque den la cara a las 2-3 semanas», explica el microbiólogo sobre el diferente comportamiento de los agentes infecciosos.
Para aquellos casos urgentes, como pacientes críticos que no pueden esperar, cuentan con las pruebas moleculares. Con las PCR no hay que esperan tanto y en pocas horas puedan descartar cosas muy graves. No se aplican indiscriminadamente, pero sí en pacientes oncohematológicos o en el enfermo que está en la uci en estado crítico para el que los resultados rápidos pueden ser determinantes. Por contar, cuentan hasta con una prueba específica que «en una hora detecta hasta 30 patógenos distintos», concluye Germán Bou del avance que supone, a veces, poder correr más rápido que las infecciones.