En la uci del COVID-19: «No te vas a morir, por eso estás aquí»
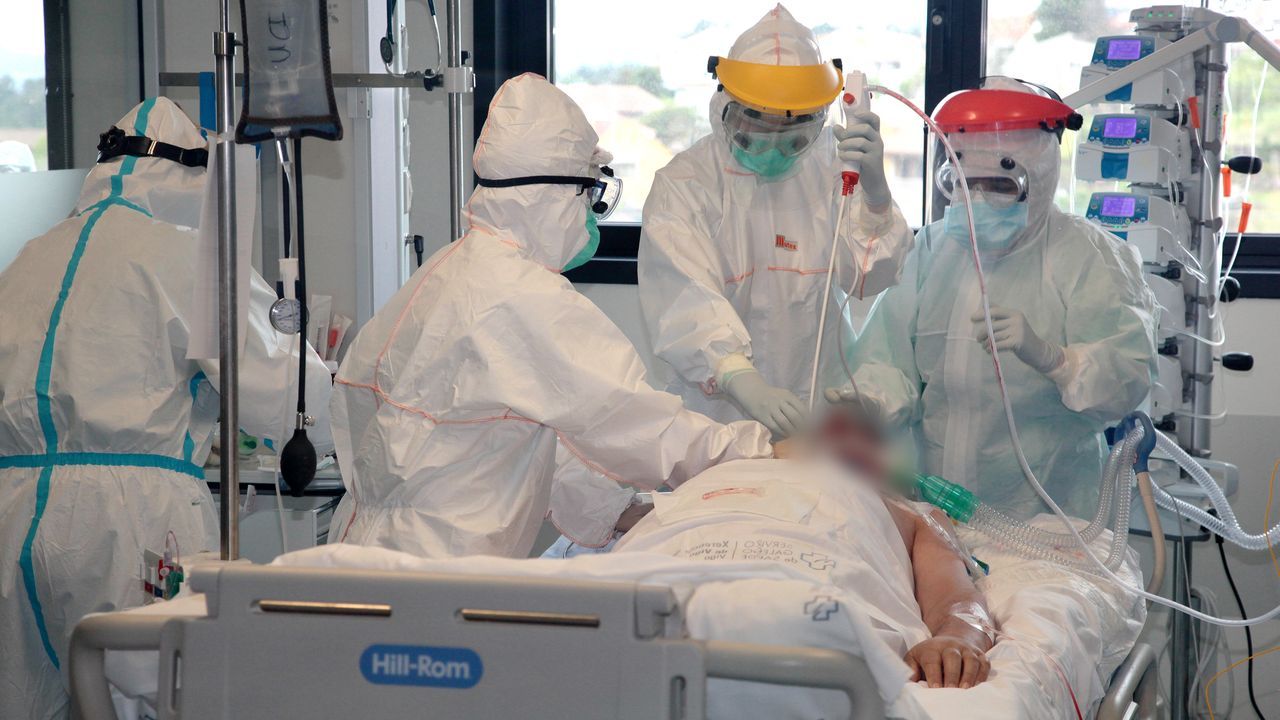
El día a día en las unidades de cuidados intensivos es frenético y lento a la vez, es técnico y es emocional. Los profesionales de la uci del Cunqueiro cuentan cómo es su jornada para salvar a los pacientes más graves de la pandemia: «No somos héroes», advierten
Periodista especializado en sanidad. Subdelegado de La Voz de Galicia en Vigo.
—Me voy a morir, ¿verdad?
—No. Por eso estás aquí
Daniel Aldea fue el primer paciente con COVID-19 que entró en una unidad de cuidados intensivos en Galicia. Su memoria de aquellos días es brumosa y se mezcla con la neblina de la sedación. Pero recuerda que ese viernes por la noche, en una habitación del Hospital Álvaro Cunqueiro de Vigo, le dijeron que lo llevaban a la uci. Entonces, miró a su mujer y le dijo: «Ya no hay más». Ha olvidado que unos minutos después quiso confirmar sus temores con María Rivas, la médica que lo recibió en la uci. Ella intentó darle esperanza contándole la verdad. «Aquí hacemos todo para que los pacientes salgan adelante», resume ahora la intensivista. Mientras intenta caminar por la finca de su casa de Moaña para recuperar la musculatura, Daniel Aldea cuenta por teléfono: «Gracias a ellos estoy vivo».
La uci es un territorio fronterizo. Es un lugar donde se funden la esperanza y el miedo. La vida y la muerte desfilan cada día por este escenario, en el que la medicina más tecnificada se entreteje con la emoción del cuidado más humano. La unidad de críticos es un ecosistema intenso, que por momentos dormita y por momentos se vuelve frenético. Siempre hay algo a punto de pasar. «Puede parecer un caos, pero la uci es como una bandada de pájaros: todos vuelan a toda velocidad y nadie se choca con nadie», apunta desde el despacho la supervisora de enfermería, Amparo Domínguez.
Cuando un pitido cambia de tono o un monitor emite destellos rojos, todo el mundo sabe qué tiene que hacer y habla en voz baja. O hablaba. Porque el coronavirus ha revolucionado las ucis. «Normalmente, cuando hay una urgencia, como una parada cardíaca, no gritamos, porque eso solo crea más nerviosismo. Pero ahora llevamos tantas cosas puestas que no se oye nada», describe el ucista Ignacio Chico. El coronavirus también ha aportado volumen.






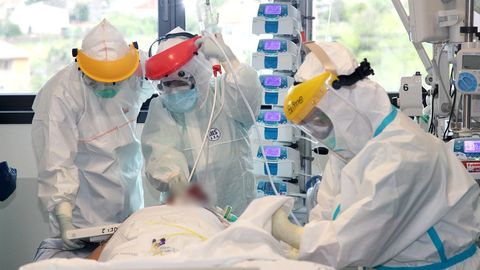

















Los pacientes permanecen en sus camas, ubicadas en boxes, que son minihabitaciones con mamparas de cristal distribuidas en forma de U, en torno a un control central. El temido virus SARS-CoV-2 ha modificado el paisaje. Para entrar en los boxes, el personal se viste un traje que cubre de la cabeza a los tobillos, dos pares de guantes, una mascarilla de máxima protección y otra quirúrgica por encima, unas gafas y una pantalla facial. Para algunas técnicas, hay más elementos. No hay ni medio milímetro cuadrado de piel a la vista.
De una pared de la uci COVID del Cunqueiro cuelgan decenas de bolsas de plástico con un nombre escrito con rotulador. Albergan mascarillas de máxima protección. Cada uno tiene la suya y solo la usa cuando entra en un box. «No tenemos más trabajo que antes», rechaza la enfermera Ana Carballo, «es que ahora trabajamos de forma distinta». Los equipos de protección individual (EPI) lo condicionan todo. «Antes entraba en cada box 50 veces a lo largo de la mañana», dice, «ahora solo tres». Se planifica todo con mucho más detalle, porque cada enfermera puede pasar más de una hora con un paciente, haciendo un trabajo muy técnico dentro de un traje que limita los movimientos, dificulta la respiración y provoca litros de sudor. Acaban el día agotados.
«Le hablaba de su mujer, le decía que estaba fuera, esperándolo. Le caían las lágrimas»Cada box es un escenario lleno de emociones. Hace pocas horas, vestida de extraterrestre, Carballo ha extubado a un paciente que evoluciona bien. El único gesto de humanidad que saca del letargo al paciente son los ojos de la enfermera y su voz. «Le hablaba de su mujer, le decía que estaba fuera, esperándolo. Le caían las lágrimas», cuenta. Ella se emociona también al teléfono. «Siempre les hablo a los pacientes», dice la enfermera Sara Brime. Los saluda, se presenta y les cuenta que están en el hospital. «Trato de centrarlos, porque cuando tienen poca sedación no sabes si escuchan algo. A veces se mueven un poco y entonces tiro del hilo».
Daniel Aldea oyó esas voces. Un día, ya extubado, le preguntaron si sabía qué día era. «Dije uno cualquiera». Le tranquilizaron, le explicaron dónde estaba. Él se imaginaba encima de todos y creía ver a gente debajo sacando cosas de un almacén, mientras daba vueltas. «La sedación crea amnesia», explica María Rivas.
No hay cura para el COVID-19. El objetivo de los sanitarios es ganar tiempo, pero el coronavirus no suele llevar a nadie a la uci. En realidad el virus puede provocar neumonía y, sobre todo, una enfermedad que se llama distrés respiratorio agudo, que es una inflamación masiva de los pulmones. Se están probando medicamentos antivirales pero, sin un tratamiento específico, todo se encamina a ganar tiempo para que el cuerpo vaya remontando. Toda la vorágine de la uci va destinada a que el cuerpo haga un trabajo lento.
«El principio de todo esto fue muy duro, porque se nos juntaba el miedo al contagio, la incertidumbre sobre cómo se iba a organizar todo y cuántos pacientes íbamos a tener, y el estrés de saber que no había ninguna medicación de eficacia demostrada», describe la intensivista Pepa Rodríguez. «Aprendemos cada día», completa Nacho Chico.

Pero todo ha mutado en tiempo récord. Los hospitales han vivido una revolución estas semanas. Ahora hay ucis exclusivas para los enfermos de COVID-19 y otras unidades de cuidados intensivos para los demás pacientes. «Sigue habiendo infartos, tromboembolismos pulmonares, politraumatismos por accidentes en casa... pero se nota la gente espera más para venir al hospital», concreta la médica María Rivas, horas después de salir de la otra uci.
En los primeros días de abril llegó a haber 177 personas ingresadas en cuidados intensivos con coronavirus en Galicia, más el resto de pacientes críticos. Los hospitales del Sergas tenían 160 camas. Todas las ucis se expandieron hacia otras zonas, como las salas de reanimación, hasta alcanzar las 274 camas. El comité de crisis manejaba un informe que situaba el pico en la próxima semana. Se esperaban unos 240 pacientes críticos a la vez. No será así, porque el confinamiento se ha notado y ahora estas unidades albergan 115 personas. En ningún momento se ha vivido el colapso de Madrid o Cataluña.
Pero las ucis siguen en guardia.
«La pandemia ha mostrado el papel esencial que juega la medicina intensiva en el sistema sanitario», defiende la jefa de servicio del Cunqueiro, Dolores Vila. Las ucis se han convertido estas semanas en la joya que había que proteger dentro del sistema, en el último recurso para salvar miles de vidas. No solo son un lugar, son un equipo «en el que todas las categorías son necesarias y en el que necesitamos una enfermería altamente cualificada».
Muchas cosas suceden a la vez en una uci. Los médicos empiezan el día reunidos comentando la evolución de cada enfermo, sus analíticas y resultados de pruebas. Mientras, equipos de enfermeras, auxiliares y celadores se planifican para hacer el aseo de los pacientes. Después, los doctores hacen el pase de visita, que es una revisión de cada paciente a pie de cama. Se ajustan los tratamientos. El personal de enfermería hace técnicas y curas. La mayoría de los pacientes están intubados, en una situación delicadísima. Suelen tener vías centrales y periféricas para recibir medicación. Las curas tienen que seguir estrictos protocolos para evitar infecciones asociadas. «Pero no es revisar solo los datos que te da el respirador, es lo que percibes en el paciente, si se mueve o no», detalla la coordinadora de enfermería, Eva Muñoz.

Son cinco médicos para COVID. Hay dos enfermeras para cada tres pacientes, una auxiliar para cada tres y cuatro celadores para todos, además del personal de la limpieza, los residentes y el personal de refuerzo. La primera hora de la mañana es un bullicio en el que 30 trabajadores pueden coincidir dentro de la unidad, que ahora tiene 13 enfermos.
Los médicos también planifican sus técnicas. Y son muchas y frecuentes: hay intubaciones, extubaciones y reintubaciones; hay traqueostomías; se hacen pronaciones; se aplica la circulación extracorpórea. Se hace de todo para que los enfermos más graves de esta pandemia no se mueran. Ya han tratado a 37 y han fallecido cuatro.
A mediodía se informa a las familias. La uci se acostumbró hace casi tres años a que cualquier allegado tuviese la libertad de entrar a cualquier hora del día. Ahora nadie ajeno traspasa la puerta. «Informar por teléfono es muy difícil, no podemos transmitir tanta tranquilidad a las familias», dice María Rivas.
«No somos héroes», repite la decena de trabajadores a los que se les pregunta. Uno tras otro. La supervisora de enfermería, Amparo Domínguez, lo resume así: «Para ser una heroína hay que hacer algo excepcional de verdad. Nosotros nos hemos preparado para esto».
«Las altas son esas cosas que te dan ganas de seguir; son una inyección de moral» Pero a veces hace falta más que preparación. En la memoria de un médico, un enfermero, un auxiliar o un celador de la uci están grabados pacientes que no pudieron salir adelante. Hay nombres que no se olvidan. Por eso las altas son tan importantes, tan especiales. La primera fue la de Daniel Aldea y fue un momento mágico. «Empezamos a aplaudir espontáneamente...», recuerda la médica Pepa Rodríguez. «Las altas son esas cosas que te dan ganas de seguir; son una inyección de moral». «Es que el aplauso es al 50 %», revela su compañera Mélida García, «les aplaudimos a los pacientes, pero también a nosotros». Y concluye: «Porque queremos decirnos que podemos».
