Valentina renació con 9 años tras un trasplante de médula ósea de su hermano

ENFERMEDADES
La aplasia medular es una enfermedad que sufren apenas dos personas por cada millón de habitantes. Su tratamiento es similar al del cáncer
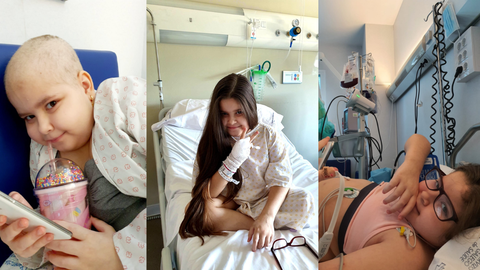
08 mar 2022 . Actualizado a las 14:19 h.Con solo diez años, Valentina ya se ha sometido a una quimioterapia y un trasplante de médula ósea donada por su hermano, todo ello sin tener casi síntomas y sin un diagnóstico de cáncer. Su caso, al que Érica, su madre, se refiere usando la palabra «renacer», es poco frecuente: Valentina tiene aplasia medular.
La médula ósea es un tejido suave y esponjoso, con muchos vasos sanguíneos, que se encuentra en el interior de la mayoría de los huesos. Hay dos tipos de médula ósea: la roja y la amarilla. La médula ósea roja contiene las células madre sanguíneas que se transforman en glóbulos rojos, glóbulos blancos y plaquetas. La médula ósea amarilla está compuesta, en su mayor parte, de grasa y contiene las células madre que se transforman en cartílago, grasa o células óseas.
Aplasia medular, una enfermedad poco frecuente
La aplasia medular es una enfermedad en la que desaparecen las células encargadas de producir la sangre en la médula ósea. Se trata de un diagnóstico poco común, con apenas dos casos por millón de habitantes en países occidentales. Según la Clínica Universidad de Navarra, es una enfermedad adquirida a partir de agentes como infecciones virales, fármacos o por el contacto con sustancias tóxicas como benzol, pinturas, barnices o pesticidas. «Valentina no tuvo nada de lo anterior», afirma la madre, que ha hecho en su cabeza mil veces el repaso de las posibles causas de la enfermedad de su hija. Su caso es idiopático: esto quiere decir que «no hay ningún proceso externo involucrado a modo de causa. No hay un diagnóstico claro de por qué se suscitó la aplasia medular en ella», explica Érica.
«Ella siempre fue una niña sana, entonces fue algo que nos llegó de repente. El diagnóstico fue algo loquísimo», recuerda la madre. Fue a partir de una vaga intuición materna como se llegó a conocer la condición de Valentina. «A mí intuitivamente me pareció que ella estaba, con sus 9 años, muy desarrollada. Como mamá se me prendió una alarma de que eso era extraño. Le pedí al médico de cabecera que la revisara un endocrinólogo. Le mandaron a hacer unos análisis de sangre, Valentina no tenía síntomas de nada. A la hora de haberle tomado la muestra, me llaman para decirme que Valentina tenía que ser ingresada de urgencia. Que tenía hepatitis. Ella no había tenido fiebre ni nada. Me explicaron que las transaminasas eran unos indicadores en el hígado cuyos niveles, normalmente, llegaban a 40. Valentina los tenía en 2.000», cuenta.
A partir de ese momento, inició una serie de visitas médicas y pruebas en el hospital Álvaro Cunquiero de Vigo, para dar con la enfermedad que aquejaba a la niña. «La llevamos a hacer más exámenes, dieron negativo. Evidentemente, ella no tenía hepatitis. Empezaron a hacerle biopsias en el hígado y en la médula, y no salía absolutamente nada. En julio, dos meses después, la diagnosticaron de aplasia medular, porque ya habían empezado a bajar los valores en sangre. La médula no estaba trabajando como debería, las plaquetas no se producían. Fue simplemente por una analítica que nos dimos cuenta de que algo estaba pasando. No supimos el diagnóstico hasta que los médicos estuvieron muy, muy seguros. Pero el proceso fue duro», explica la madre.
Para Valentina, que en aquel momento estaba terminando el año escolar, el diagnóstico representó un choque emocional. Para empezar, porque tuvo que aislarse y someterse a un tratamiento intenso a raíz de una enfermedad que ponía en riesgo su vida. Pero también porque, por primera vez, se veía obligada a desprenderse de su cabello. Como parte del acondicionamiento previo que Valentina debió atravesar antes de someterse al tratamiento definitivo, un trasplante de médula ósea, se le suministró una medicación muy similar a la que se usa para tratar la leucemia. «Son las mismas condiciones que aplican a niños con leucemia. Ellos tienen un descontrol de las células y tienen que ser sometidos a tratamientos de quimio para entrar en remisión y poderse someter al mismo tratamiento de preparación que tiene cualquier persona trasplantada de médula. Es un tratamiento parecido, aunque no sea el mismo diagnóstico que el de un paciente oncológico. Ellos son pacientes oncohematológicos de por vida», señala Érica.

«El diagnóstico es un proceso que afecta a nivel familiar, porque es algo inesperado, que no estaba y a lo cual tienes que hacerle frente. Como padres, con Valentina decidimos hablar siempre con la verdad. Le hablamos del proceso, de lo que iba a suceder. Ella tenía mucho miedo, porque escuchaba sobre el riesgo que acarrea el trasplante de médula. Fue dura la preparación, un proceso que dura diez días, en el cual le suministran, además de la quimio, ciertos medicamentos que borran por completo la médula ósea. Es como borrar el registro. Son como personas renacidas. Con Valentina nos funcionó muchísimo decirle siempre la verdad. Hablarle del proceso, pero lejos de quedarnos en el problema, encontrar formas de contárselo a través de la solución», dice.
«Ellos pierden el cabello durante el preoceso de preparación, cuando le dan los medicamentos. A Valentina le dieron ciclofosfamida y luego timoglobulina. La primera es quimioterapia y la segunda es la encargada de borrar la médula por completo. Ataca células malas y células buenas. Una de las células implicadas en el proceso es la capilar. Una semana después de recibir la donación empezó a perder el cabello por mechones. Se vio obligada a pasarse la máquina por la cabeza y verse sin cabello», explica la madre.
Esta situación tuvo un gran impacto emocional en ella, pero siempre logró, con el apoyo de su familia, considerarse fuerte y capaz de enfrentarlo. «Para ella fue un choque emocional muy importante perder el cabello. Imagínate que tuvo piojos en el colegio durante cuatro meses y nunca se lo cortó. Pasó de tener el cabello por la cintura a no tener cabello. Pero dentro de todo, ella ya sabía que eso iba a suceder porque se lo había dicho yo. Le dije: "Mira, hija, una de las cosas que tendremos que afrontar es esta". Evidentemente, le chocó, pero entendió que a medida que el cabello cayera, ella iría recobrando la salud. Siempre quise enfocarlo en la solución, no en el problema», dice Érica.
Mientras tanto, se ponía en marcha la búsqueda de un posible donante de médula. «Hay distintos tipos de donantes. Unos son emparentados, otros no. Los donantes emparentados son parientes de primera línea. Los que no tienen parientes compatibles entran en un banco buscando donantes de médula ósea. Por eso es tan importante la información, para que la gente entienda que es una donación en vida que no implica riesgos. Valentina tiene dos hermanos, uno de 12 y uno de 17. Me hicieron llevarlos a hacerles estudios. Mi hijo mayor fue histocompatible con ella, por suerte», cuenta la madre.
«Mi hijo, cuando supo que era compatible 100 % con Valentina, no se la pensó. Yo le di la opción de que él escogiera. Le expliqué que él era compatible con su hermana y que él tenía la potestad de decidir si someterse a este proceso. Y él dijo: "Mamá, es mi deber como hermano. Vamos a ir para adelante y si Valentina tiene que salir de esto, si yo soy parte de la solución, vamos a hacerlo"», recuerda.
El trasplante de médula ósea
Cuando Érica habla del proceso que atravesó su hija y su familia, insiste con fuerza en la donación de médula ósea. Es, ella entiende, un asunto de vital importancia que la población pueda conocer cómo se realizan estas donaciones, para que las personas tomen conciencia de que una donación es tan sencilla como dar sangre y puede, al igual que esta, salvar una vida. «Pero muchas veces, por falta de conocimiento, la gente no entiende que la médula ósea no tiene nada que ver con la médula espinal. Siempre las relacionan por el nombre, pero es importantísimo distinguirlas», aclara la madre.
Lo fundamental es entrar en el registro como donante de médula, lo que puede hacerse entre los 18 y los 40 años de edad, según detalla la Fundación Josep Carreras en su sitio web. «Esto se debe al objetivo de rejuvenecer y optimizar la composición de nuestro registro de donantes, ya que los donantes más jóvenes (menores de 40 años) son los más solicitados y con los que se obtienen mejores resultados clínicos en los pacientes que se trasplantan», explica la organización. El donante no debe poseer antecedentes personales de enfermedades cardíacas, hepáticas, autoinmunes, infecto-contagiosas o neoplásicas.
«Hay tres tipos de donaciones de médula. Una es la de sangre periférica, en la que al donante lo preparan días antes con ciertos medicamentos, para que las células que están dentro del hueso salgan al torrente sanguíneo. Una vez que las células ya están allí, ponen al donante en una máquina, le sacan la sangre, extraen de la sangre las células, y luego la sangre vuelve al donante», explica Érica.
«Luego, está la donación por quirófano, en la que extraen las células de la cresta ilíaca, que está en la cadera, en la parte posterior. De allí sacan las células directamente del tuétano. Es un proceso que lleva unas dos horas. Es al que se sometió mi hijo. Allí es donde están todas las células. Las extraen, las conservan en frío y se las pasan al receptor a través de un catéter central, que Valentina lo tiene en el pecho. Es como si fuese una transfusión, como si le estuviesen pasando sangre, pero son solamente unas células. Y luego, está la donación por cordón umbilical. Hay bancos de células del cordón umbilical, pero esto no está disponible para todo el mundo. Cada tipo de donación va dirigido a las necesidades específicas del paciente. En el caso de Valentina, le extrajeron en el quirófano las células a mi hijo y se las dieron a Valentina, como si fuese una donación de sangre», explica.
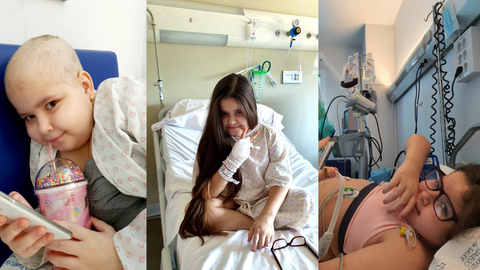
De esta forma, el trasplante es un tratamiento que se hace con el paciente consciente, en una habitación, no en quirófano. Se monitorea al receptor con unos equipos y le verifican el corazón. Así transcurre la donación. En cuanto al donante, atraviesa un proceso relativamente rápido y sencillo, destaca Érica. «Ellos hacen una autodonación. Les sacan sangre para posteriormente volvérsela a infundir. Mi hijo se recuperó rapidísimo, no tomó analgésicos. Al ratito de haber salido del quirófano se levantó, iba al baño. Le dieron de alta al día siguiente, pero no quiso volverse a casa inmediatamente, porque quería ver a su hermana recibiendo su donación. Fue súper rápido. Lo único que tomó él fue hierro para reponer la hemoglobina. El resto, completamente normal», asegura.
«Con el trasplante, ellos comienzan su vida desde cero, se empieza a ver el prendimiento de la médula, que es cuando se empiezan a notar sus valores en sangre. Empiezan a subir los glóbulos blancos, la hemoglobina, las plaquetas. Ese es un proceso que es como si fuese un nacimiento de nuevo, y hasta la cartilla de vacunación comienza de cero, como si fuese una recién nacida», cuenta Érica.
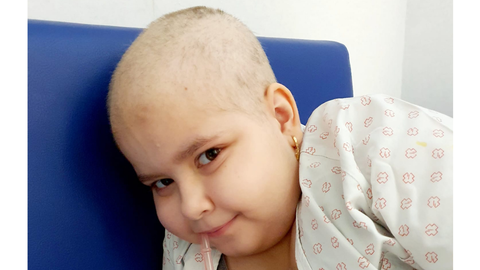
A seis meses del trasplante, Valentina está casi completamente recuperada. «Ahora ella está perfecta. Al principio, tuvo una anemia hemolítica autoinmunitaria por anticuerpos fríos, que lo que estaba haciendo era destruirle los glóbulos rojos. Se lo controlaron con corticoides y ahora ya lleva dos meses y medio sin tomarlos, y mantiene la hemoglobina bien. Sus plaquetas y sus valores están completamente normales. No ha tenido complicaciones con el trasplante. Ahora está en el proceso en el que ella todavía toma inmunosupresores», explica la madre.
Pero, dado que le resta completar su vacunación, Valentina continúa aislada en casa. «Su cuerpo no es capaz de reconocer ningún virus, por eso está desde el verano pasado confinada. Pero se sobrelleva. Hacemos actividades en casa, y ella nunca ha perdido el contacto con sus compañeros del colegio, que ha sido fundamental también. Recibe clases en el domicilio. Lógicamente, está loca por volver al colegio con sus compañeros, pero entiende que no es el momento. Cuando pasan estas cosas, hay que vivir un día cada vez. No puedes planificar, no puedes comprar billetes para irte de vacaciones. Tienes que vivir día a día. Pero la actitud influye muchísimo en la recuperación. Yo he sido payaso de hospital en Panamá y Venezuela. Ver el tema desde una perspectiva de haber estado del otro lado me ayudó a encontrar ciertos métodos para desdramatizar los momentos duros con Valentina», cuenta la madre. Hoy, con el apoyo de su familia y la contención de la Asociación de Ayuda a Niños Oncológicos de Galicia (Asanog), Valentina se encamina a una recuperación completa que le permitirá hacer una vida como la de cualquier otro niño de su edad.